Блокада грушевидной мышцы
Содержание статьи
Блокада грушевидной мышцы – лечебная манипуляция, суть которой заключается в инъекционном введении в спазмированную область мышцы обезболивающего, противовоспалительного препарата или коктейля из нескольких медикаментов. Главный плюс этой процедуры – быстрый эффект: уже через 10-20 минут пациент почувствует облегчение. О том, в каких случаях показано и когда противопоказано проведение грушевидной блокады, сколько раз ее делают, о методике проведения и средствах, рассмотрим далее.

врач-невролог

1 — 5 уколов

10 — 30 минут

снятие боли

1500 руб. 2500 руб.

Новокаин

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Показания к проведению блокады при воспалении грушевидной мышцы
Основной симптом этой патологии – непрерывная боль в пораженной ягодице тянущего, ноющего характера, распространяющаяся на тазобедренный сустав. Боль усиливается в положении больного стоя, полуприседе и во время ходьбы, немного уменьшается в положении сидя с разведенными ногами или лежа.
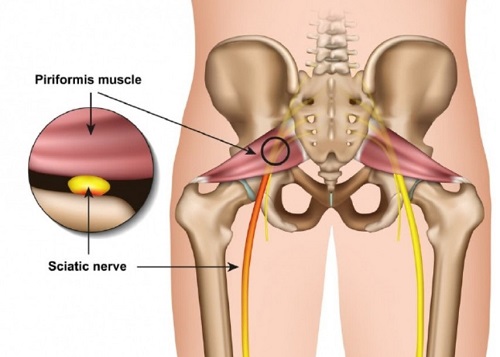
Сдавление спазмированными мышечными волокнами седалищного нерва проявляется болью пекущего или тянущего характера по задней поверхности нижней конечности до стопы, ощущением ее онемения, зябкости. У многих больных развивается перемежающаяся хромота – возникающая при длительной ходьбе, сопровождающаяся болевым синдромом, вынуждающая человека остановиться, сесть или прилечь отдохнуть.
Мышца имеет вид равнобедренного треугольника. Берет начало от тазовой поверхности крестца на уровне 2-4 его позвонков, выходит из полости малого таза сквозь большое седалищное отверстие и крепится к большому вертелу бедренной кости. Основная функция мышцы – вращение наружу бедра с некоторым отведением.
Под этой мышцей расположен седалищный нерв, выходящий из полости таза. Позади него лежит поверхность кости и связки.
В некоторых ситуациях волокна мышцы чрезмерно напрягаются – спазмируются. Это приводит к ряду неприятных для больного симптомов, вынуждающих его обратиться за медицинской помощью. Сдавление спазмированной мышцей седалищного нерва вызывает воспаление нервных волокон, делает клиническую картину болезни еще более яркой, заметно ухудшает состояние пациента.
Причины синдрома грушевидной мышцы
К патологии приводят:
- дегенеративно-дистрофические заболевания позвоночника;
- травмы поясницы, области малого таза, ягодиц;
- чрезмерные физические нагрузки на поясницу и крестцово-подвздошный сустав;
- миозиты, бурситы, гематомы, абсцессы в ягодичной области;
- невринома седалищного нерва;
- воспалительные или опухолевой природы болезни органов малого таза;
- артрит тазобедренного или крестцово-подвздошного сустава;
- эндопротезирование тазобедренного сустава.
Как диагностируют синдром грушевидной мышцы
Диагноз выставляет травматолог, реже – хирург или невропатолог, на основании характерных жалоб пациента и данных анамнеза заболевания, учитывая результаты объективного обследования (осмотра, пальпации пораженной области).
О наличии этой патологии свидетельствует большое количество симптомов:
- боль при прощупывании места прикрепления мышцы – верхнемедиальной (верхневнутренней) поверхности большого вертела;
- боль при пассивном приведении бедра с внутренним его вращением;
- боль в области ягодицы и задней части нижней конечности при легком поколачивании пораженной ягодицы;
- сокращение мышц ягодицы при пальпации остистых отростков нижних поясничных или верхних крестцовых позвонков, постукивании по ним;
- болезненность при прощупывании икроножной и камбаловидной мышц.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
В сомнительных случаях для проведения дифференциальной диагностики врач может рекомендовать больному сделать электронейромиографию, КТ или МРТ.
Принципы лечения
В лечении применяют комплексный подход. Основные его составляющие:
- покой;
- нестероидные противовоспалительные средства (помогают уменьшить боль и воспаление);
- миорелаксанты (предназначены для того, чтобы расслабить спазмированные волокна мышцы);
- антидепрессанты, противотревожные средства (помогают успокоить пациента, снизить его тревожность, облегчить боль);
- на этапе выздоровления – пассивное растяжение мышцы, расслабляющий массаж, ЛФК, физиотерапия.
Если синдром грушевидной мышцы имеет вторичную природу – развился как следствие иных заболеваний органов малого таза или позвоночника, параллельно с лечебными мероприятиями по его устранению лечат и основную патологию с возможной консультацией профильных специалистов – невропатолога, уролога, гинеколога и прочих.
Если симптомы болезни ярко выражены и требуется быстро облегчить состояние, то делают блокаду грушевидной мышцы. После этого проводят прочие лечебные мероприятия.
Противопоказания
В некоторых клинических ситуациях проведение блокады не рекомендуется. Противопоказаниями являются:
- болезни крови с повышенной склонностью к кровотечениям;
- прием пациентом лекарств, разжижающих кровь;
- активный инфекционный процесс на коже в области планируемой инъекции;
- острое инфекционно-воспалительное заболевание, сопровождающееся повышением температуры тела и ухудшением общего состояния человека;
- аллергия на местные анестетики в анамнезе (противопоказание для применения новокаина или лидокаина);
- сахарный диабет, болезни надпочечников (противопоказание для использования кортикостероидов);
- миастения;
- явная склонность к гипотонии.
Какие препараты применяют при блокаде грушевидной мышцы?
Блокада при синдроме грушевидной мышцы подразумевает введение в воспаленную область растворов анестетиков, стероидных гормонов, либо коктейля из этих средств. Наиболее часто применяются следующие препараты:
- новокаин;
- лидокаин;
- дипроспан;
- дексаметазон.
Новокаин (прокаин) и лидокаин – препараты для местной анестезии с умеренной активностью. Хорошо всасываются мышечной тканью, быстро действуют (уже через 5-15 минут пациент отмечает облегчение состояния). Нередко становятся причиной аллергических реакций, поэтому перед применением их следует провести кожную пробу на повышенную чувствительность к действующему веществу. Новокаиновые и лидокаиновые блокады применяются при преимущественно травматической природе синдрома. Однако помимо снижения чувствительности тканей лидокаин помогает и немного уменьшить воспаление за счет снижения выброса из тканей веществ, активизирующих воспалительный процесс.
Дексаметазон и дипроспан (бетаметазон) – синтетические глюкокортикоидные гормоны, или гормоны коры надпочечников. Обладают мощным противовоспалительным и сосудосуживающим эффектами, поэтому используются при наличии у больного явных признаков воспалительного процесса в грушевидной мышце. В считанные минуты после попадания в пораженную область они снижают интенсивность боли и уменьшают отек тканей, что приводит к улучшению состояния человека. Введение этих препаратов безболезненно, зачастую не требует проведения местной анестезии, а эффект продолжителен – достигает 4-6 недель и более.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Техника выполнения лечебной блокады
Чтобы избежать развития побочных эффектов или осложнений процедуры, хирурги или травматологи, которые ее проводят, придерживаются следующего алгоритма действий:
1. Больной находится на кушетке в положении лежа на животе или здоровом боку с немного согнутыми в коленных суставах нижними конечностями.
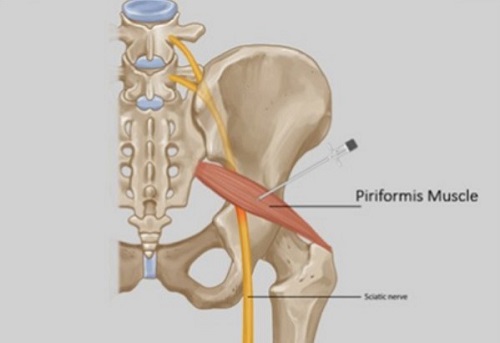
2. Врач обрабатывает кожу ягодицы раствором антисептика и обозначает точку, в которой будет осуществлен прокол кожи. Она находится в середине треугольника, вершинами его являются седалищный бугор, задневерхняя ость подвздошной кости и вершина большого вертела бедренной кости.
3. В заданную точку врач вводит длинную тонкую иглу на глубину 6-8 см, по мере ее продвижения постепенно пропитывает кожу, подкожную жировую клетчатку и мышцы раствором анестетика. Когда игла упирается в крестцово-остистую связку, локализованную под грушевидной мышцей, специалист чувствует сопротивление тканей. Он частично, на 1-2-3 см, вынимает иглу и, немного меняя угол ее наклона, медленно вводит раствор анестетика, глюкокортикоида или коктейль из этих препаратов.
4. Когда вся доза препарата введена, иглу вынимают, повторно обрабатывают место прокола антисептиком и заклеивают его пластырем.
Нет необходимости проводить инъекции курсом, нет и официальных рекомендаций о том, сколько раз их проводить. Процедуру делают однократно, затем оценивают эффект, сохраняющийся после введения гормона до 4-6 недель. В связи с длинным перечнем побочных эффектов и осложнений терапии глюкокортикоидами, слишком часто их применять не рекомендуется. Слабый эффект от инъекции или необходимость использовать этот вид лечения много раз подряд – признаки того, что патология имеет вторичную природу, что в первую очередь лечить следует основное заболевания.
Осложнения
И новокаиновая, и блокада дипроспаном может быть сопряжена с риском развития ряда осложнений. Основные из них:
- инфицирование места прокола тканей;
- кровотечение;
- повреждение пункционной иглой седалищного нерва;
- аллергическая реакция на используемый анестетик.
Большинство осложнений возникает в результате недостаточного обследования пациента перед пункцией или неосторожных манипуляций специалиста, сделавшего процедуру. Предотвратить их поможет серьезный подход больного к выбору врача, который осуществит инъекцию. Специалисты клиники СмартМед с опытом работы более 7 лет в совершенстве владеют техникой проведения блокады грушевидной мышцы. Быстро и безболезненно они выполнят все необходимые манипуляции, в результате которых вы почувствуете себя лучше и избежите осложнений после данной процедуры.